 Opinión
Opinión
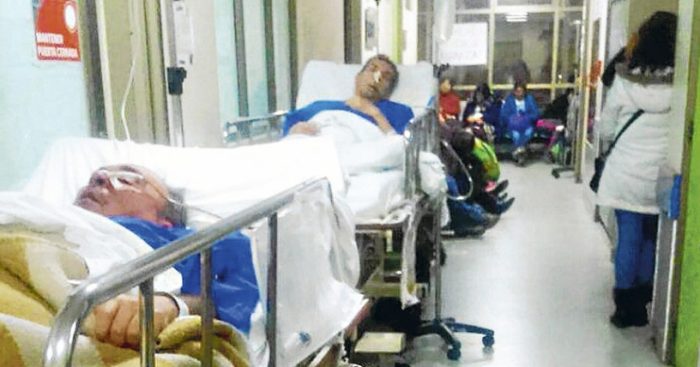
Listas de espera: ¿hay algo más?
No es posible eliminarlas, existen y existirán siempre, lo importante es definir cuáles son los plazos que, por una parte, cómo sociedad estamos dispuestos a esperar para que nos resuelvan determinada patología y por otra cuanto es el tiempo máximo que sanitariamente debiese esperar un paciente con un problema de salud que puede agravarse y cuyos costos pueden terminar multiplicados varias veces. La Ley de Garantías Explícitas en Salud (ex AUGE) fue la primera experiencia nacional -exitosa mi juicio- en definir esos plazos cómo parte de otras garantías en algunos problemas de salud.

Desde hace ya algún tiempo, o al menos en los últimos tres gobiernos, todo el problema relativo a la salud de los chilenos se concentra en una sola frase: las listas de espera (LE).
Esto me recuerda cómo la política antiterrorista de Estados Unidos durante una década se simplificó en un sólo nombre, Osama Bin Laden, y que sólo una vez que fue eliminado se pudo comprobar algo que parecía obvio, que él no era el origen del terrorismo, sino una mera consecuencia de años de una política fallida de los EEUU.
Del mismo modo, se insiste una y otra vez en diversos medios que la grave crisis de la salud en Chile se debe a las listas de espera, pero éstas son más bien la consecuencia de una política fallida en cuanto al manejo y gestión de los hospitales de la red pública. ¿Parece también obvio? Por cierto, que sí. Entonces, cómo se entiende que un gobierno tras otro centre su solución en planes de resolución de listas de espera, los que se inician en julio y terminan en diciembre, junto con los recursos especiales destinados para estos que en su mayoría son gastados en derivar pacientes a clínicas y hospitales privados, en vez de atacar la verdadera causa del problema, que no es otra cosa que una ineficiente capacidad productiva hospitalaria.
Pero volviendo al tema de las LE ¿es posible eliminarlas? La respuesta es no. Existen y existirán siempre, lo importante es definir cuáles son los plazos que, por una parte, cómo sociedad estamos dispuestos a esperar para que nos resuelvan determinada patología y por otra cuanto es el tiempo máximo que sanitariamente debiese esperar un paciente con un problema de salud que puede agravarse y cuyos costos pueden terminar multiplicados varias veces. La Ley de Garantías Explícitas en Salud (ex AUGE) fue la primera experiencia nacional -exitosa mi juicio- en definir esos plazos cómo parte de las garantías en algunos problemas de salud.
Parece razonable hoy revisar nuevamente la oportunidad de resolución de otros problemas de salud que, pueden parecer comunes y que hoy día, pero que conforman las llamadas listas de espera. A modo de ejemplo: ¿cuánto le cuesta a una familia si el jefe de hogar tiene una artrosis invalidante de cadera o rodilla que requiere una prótesis y por la cual se encuentra imposibilitado de trabajar durante uno o dos años? ¿cuánto le cuesta al Estado esa licencia? ¿cuántos años de vida saludables perdidos por discapacidad?
Y en el caso de los adultos mayores -los cuales según el reciente censo van en franco aumento- ¿cuál es el costo individual, familiar y de país si al fracturarse una cadera demora semanas en operarse en un hospital público, aumentando significativamente el riesgo de muerte y discapacidad por dicha causa? Evidentemente, estamos pensando -o no lo estamos- y haciendo las cosas mal.
[cita tipo= «destaque»]Para resolver las primeras ya existe una experiencia exitosa y sustentable en el área norte de Santiago, la que entre otras medidas, coloca a los especialistas del hospital atendiendo directamente en la APS y que ha permitido en 18 meses resolver las listas traumatológicas de cuatro comunas populosas, pero que en cuatro años puede resolverlas completamente y evitar que se vuelvan a producir, manteniendo la atención permanente de especialistas en la APS.[/cita]
Mi planteamiento en este tema es simple: La única forma de resolver en plazos acotados las listas de espera es evitar que estas se produzcan. No con planes de cuatro o cinco meses al año, sino realizando las transformaciones estructurales que le permita a los hospitales dar cuenta de ellas y después evitar que se reproduzcan.
Una propuesta
Entrando en materia, las LE se componen de dos partes estrechamente ligadas entre sí: Las de consultas de especialidades (LECE) y las quirúrgicas. Las primeras se refieren a aquellas interconsultas originadas en la atención primaria de salud (APS), que demandan la atención de un especialista que se encuentra en el hospital y de estas, al menos un tercio irán a engrosar la segunda lista, la quirúrgica.
Para resolver las primeras ya existe una experiencia exitosa y sustentable en el área norte de Santiago, la que entre otras medidas, coloca a los especialistas del hospital atendiendo directamente en la APS y que ha permitido en 18 meses resolver las listas traumatológicas de cuatro comunas populosas, pero que en cuatro años puede resolverlas completamente y evitar que se vuelvan a producir, manteniendo la atención permanente de especialistas en la APS.
La innovación no sólo está en nuevas plataformas y aplicaciones tecnológicas, también se puede encontrar en simples cambios de mirada y en este caso, de modelo de atención.
Decíamos que las LECE, una vez resuelta, va a engrosar la lista de espera quirúrgica. Esto implica necesariamente adaptar y transformar el sistema productivo hospitalario si queremos realmente solucionar el problema y el más importante cuello de botella, lo encontramos en el número efectivo de pabellones quirúrgicos disponibles, que es lo que en definitiva resolverán las nóminas de espera.
Los hospitales cuentan con una serie de bolsones de ineficiencia, espacios sub utilizados y muertos que requieren de cambios estructurales para su corrección. Esto implica cambios en cuanto a equipamiento, modelo de atención y tipo de contrataciones. Consideremos a modo de ejemplo, el hecho que la gran mayoría de los pabellones quirúrgicos de los hospitales funciona desde siempre sólo medio día, el personal llamado “no-médico” está contratado hasta las 17:00 horas y los médicos, en su mayoría, hasta no más allá de las 13:00 horas.
De esta forma, millones de dólares en infraestructura y equipamiento quedan 16 horas sin uso, salvo el pabellón de urgencia que sólo resuelve emergencias y que funciona las 24 horas.
Si imaginásemos un hospital cómo una industria que produce servicios de atención en salud, ésta sería inviable financieramente con este nivel de ocupación. Basta con mirar los pabellones quirúrgicos de una clínica de mediano tamaño para descubrir que funcionan al menos 12 o 16 horas. Claramente no creo estar descubriendo la pólvora con esta aseveración.
Para comenzar el cambio, sugiero hacer un catastro de brechas en personal y equipamiento en los pabellones quirúrgicos y unidades afines, tales como las unidades de recuperación y esterilización, ya que cualquier aumento en la actividad quirúrgica supone también una tensión de las unidades de apoyo. También recomiendo considerar la creación de un Fondo de Reposición y Compra de Instrumental y Equipos Médicos para Pabellones Quirúrgicos y Unidades de Apoyo, para dar respuesta al aumento de la actividad, que debe ser, obviamente independiente a los presupuestos normales contemplados para estos fines.
Una vez conseguido lo anterior, los cambios siguientes a considerar debiesen ser al menos tres: la optimización de la jornada tradicional, la utilización de horarios no tradicionales (fuera de horario) y la generación de nuevos pabellones de urgencia
Sobre la optimización de la jornada tradicional, existen múltiples espacios de tiempo muerto, por las razones más diversas, pero que si las agrupamos todas veríamos que la gran mayoría obedece a la misma causa de origen: falta de control. Para abordar este punto propongo la implementación de un Sistema de Monitoreo de la Actividad Quirúrgica, cuyo objetivo no es otro que monitorear en tiempo real el funcionamiento de los pabellones quirúrgicos de los hospitales desde el nivel central (MINSAL) para visualizar o comprobar todas las actividades quirúrgicas en el minuto que ocurren. En simple, es igual como lo hace la Central Operativa de Control de Tránsito, así se pueden tomar medidas de corrección con la oportunidad necesaria identificando de manera más fácil el foco del problema.
La utilización de horarios no tradicionales significa contratar fuera del horario habitual, vía honorarios a equipos quirúrgicos del propio hospital para que sigan operando una vez concluida su jornada contratada. Esto permite fidelizar especialistas, fortalecer servicios quirúrgicos y resolver prestaciones a un costo muy inferior del que se debería pagar si fuesen derivados al sistema de salud privada.
Un sistema similar viene funcionando de manera intermitente en varios hospitales del país, pero con efectos muy dispares dependiendo de su implementación, ya que en algunos casos se han conseguido sistemas virtuosos y en otros, francamente perversos. Lo que propongo es normalizar estos programas definiendo costos, precios, prestaciones y terminando de una vez por todas con las licitaciones que, hoy día, obliga a los médicos a crear empresas con el único fin de poder operar a sus propios pacientes, los cuales no han sido posibles de resolver por carecer de tiempo efectivo de pabellones, quedándoles sólo la alternativa de operarlos fuera de horario. ¡Es tiempo ya de transparentar este sistema y comenzar a hacerlo bien!
La generación de nuevos Pabellones de Urgencia es la tercera medida. Si usted es beneficiario del sistema privado de salud, seguramente habrá conocido el caso de algún conocido o familiar cercano quien luego de tener un accidente menor sufrió una fractura de tobillo, muñeca u otra similar. Ese paciente una vez que consultó en una clínica privada, la primera pregunta que se le hizo fue ¿Está en ayunas? A las pocas horas de ingresado fue operado y entre 24 a 48 horas dado de alta. Pero si usted es beneficiario del sistema de salud pública, el mismo caso puede demorarse varias semanas hasta ser resuelto.
¡Ojo! no es que las urgencias de los hospitales no tengan trabajo que hacer, por el contrario, la mayoría está 24 horas operando verdaderas emergencias quirúrgicas y las urgencias cómo una fractura de tobillo debe diferirse. Una vez más volvemos a lo mismo: esa urgencia diferida significa muchas veces la licencia y discapacidad de personas en edad laboral activa y con sólo una proporción de estas licencias pagadas, podríamos financiar holgadamente la creación de nuevos pabellones de urgencia. Eso sin contar la reducción de días camas utilizados, complicaciones, costos indirectos asociados a discapacidad, etc.
Claramente hay mucho más que un eslogan de campaña escondido en la palabra Listas de Espera. No es sencillo abordarlas, pero por cierto que existen alternativas para su solución. Yo me he permitido sugerir las medidas que me parecen de mayor impacto, pero sin duda existen otras. Lo que sí está claro es que en las medidas abordadas por las últimas administraciones no está el camino y que si lo mantenemos no podemos esperar otra cosa más que el fracaso. “Si seguimos haciendo lo mismo es imposible esperar resultados diferentes”, decía Einstein.



