 Opinión
Opinión
Crecimiento de camas hospitalarias: una estrategia que va más allá de las camas críticas
La pandemia no solo exige crecimiento de camas críticas. Se requiere crecer en camas de baja y mediana complejidad, muchas de las cuales desaparecieron de la dotación hospitalaria, producto de la conversión o complejización de camas, para dar respuesta a las necesidades impuestas por la pandemia. En este marco, la estrategia hospitalaria fue crecer en camas de hospitalización domiciliaria (UHD), unidad con una diversa cartera de servicios, que permite manejar pacientes con atención en su domicilio, liberando con ello presión asistencial. De 12 cupos crecimos a 60, disminuyendo además los días de estadía en esta estrategia, en un esfuerzo y resultado inéditos.
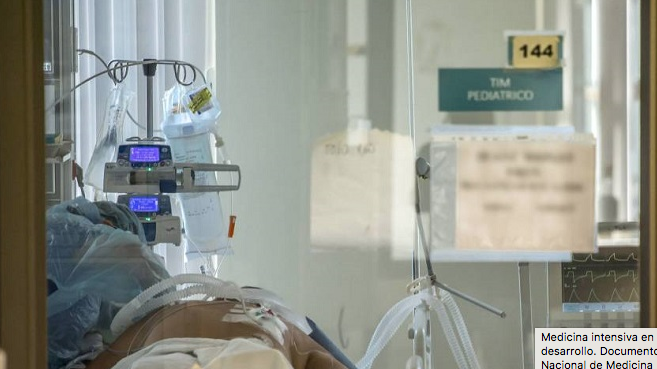
Uno de los puntos cardinales definidos por la autoridad, en el manejo de la emergencia sanitaria por SARS-CoV-2, ha sido poner a disposición de la población un creciente número de camas en unidades de cuidado intensivo (UCI), para lo cual se desplegaron esfuerzos en relación con la obtención y distribución del equipamiento requerido.
Sin embargo, habilitar camas UCI –las más complejas a nivel hospitalario– requiere un apoyo técnico y profesional multidisciplinario, altamente capacitado y en un número superior al requerido para montar camas de menor complejidad. Tras un año inmersos en la vorágine de la pandemia, encontrar personal en número y con las formaciones requeridas, es no solo improbable, sino casi una fantasía, pese a que se decrete. La mayoría de ellos llevan un sostenido esfuerzo por más de un año y no es posible multiplicar las exigencias sin la generación de agotamiento o derechamente el desencadenamiento de ausentismo producto de una enfermedad laboral.
El enfrentamiento debe ser integral y partir desde los niveles de menor complejidad. Particularmente, desde el ingreso del paciente a la unidad de emergencia. En dicha unidad –con flujos diferenciados entre contagiados y no contagiados– el énfasis está en disminuir la sensibilidad en los criterios de ingreso y capacitar en dichos criterios al resto de los dispositivos de la red. Para dar atención a los pacientes, se montó una unidad de vigilancia respiratoria, en que se instauran precozmente las herramientas diagnósticas y terapéuticas requeridas.
Adicionalmente a la ventilación mecánica invasiva, existen otras alternativas para apoyar la ventilación y disminuir el trabajo respiratorio de los pacientes. La principal de ellas es la cánula nasal de alto flujo (CNAF), que entrega oxígeno en altas concentraciones, a una temperatura fisiológica y a un mayor flujo que la oxigenoterapia tradicional. No es una técnica nueva, pero la experiencia en adultos era limitada hasta antes de la pandemia. Hoy su uso se ha masificado, permitiendo brindar apoyo respiratorio en camas de menor complejidad. También requiere personal entrenado, pero este entrenamiento es significativamente más rápido respecto al necesario para formar a los equipos de intensivo y, pese a requerir apoyo adicional de personal, no alcanza los niveles requeridos para atender una cama UCI, sacando provecho de los kinesiólogos, cuya experticia es crucial en este abordaje.
En el caso del Hospital Carlos Van Buren, hemos experimentado un crecimiento de camas COVID –y especialmente ventiladas– más allá de lo jamás imaginado, especialmente en esta dura segunda ola. Pasamos de tener 14 camas de UCI con ventilador mecánico a 38 habilitadas. Sin embargo, el mayor aumento de camas vino a expensas de apoyo con CNAF, alcanzando casi 80 de estos equipos funcionando simultáneamente, por los beneficios antes señalados. Todo paciente conectado a CNAF fue un potencial ingreso evitado a UCI; adicionalmente, la tasa de fracaso y paso a ventilación mecánica invasiva es baja, especialmente en los pacientes más jóvenes. Si bien hemos realizado todos los esfuerzos racionales y sostenibles para crecer en camas UCI, la estrategia de crecimiento en camas apoyadas con CNAF es eficaz y eficiente en el manejo de un grupo importante de pacientes.

Por otra parte, la pandemia no solo exige crecimiento de camas críticas. Se requiere crecer en camas de baja y mediana complejidad, muchas de las cuales desaparecieron de la dotación hospitalaria, producto de la conversión o complejización de camas, para dar respuesta a las necesidades impuestas por la pandemia. En este marco, la estrategia hospitalaria fue crecer en camas de hospitalización domiciliaria (UHD), unidad con una diversa cartera de servicios, que permite manejar pacientes con atención en su domicilio, liberando con ello presión asistencial. De 12 cupos crecimos a 60, disminuyendo además los días de estadía en esta estrategia, en un esfuerzo y resultado inéditos en nuestro establecimiento.

Diversas lecciones y aprendizajes se pueden sacar de la pandemia y, en particular, de la capacidad hospitalaria para montar estrategias innovadoras que permitan continuar dando atención a nuestros usuarios, aplicables en la era post-COVID. Parece razonable que, en el peor momento de la pandemia, revisemos la estrategias implementadas, de modo de continuar dando respuesta como equipo de salud, en un marco de seguridad y calidad de la atención, en beneficio de nuestros pacientes.
- El contenido vertido en esta columna de opinión es de exclusiva responsabilidad de su autor, y no refleja necesariamente la línea editorial ni postura de El Mostrador.



